种植牙会不会发炎?教你分清种植体黏膜炎与周围炎!
一、种植牙发炎的核心真相:并非个例,分阶段呈现不同风险
核心结论:炎症是种植牙主要失败诱因,分可逆与不可逆两阶段
种植牙并非肯定不会发炎,临床数据显示,种植体水平发炎发生率达9.64%,个体发病概率为11.55%,且随种植体使用时间延长,发病风险会持续升高。
这类炎症在医学上被称为种植体周围疾病,主要分为两个递进阶段,二者的本质区别在于是否累及牙槽骨,治疗难度与预后差异显著。
头一阶段为种植体黏膜炎,炎症仅局限于牙龈软组织,表现为牙龈红肿、探诊出血,无明显骨吸收,这一阶段通过规范干预完全可逆。
第二阶段是种植体周围炎,炎症已侵入深层支持骨,导致牙槽骨吸收,属于不可逆过程,若未及时治疗,末了会引发种植体松动脱落。
研究证实,约80%的种植体周围炎由未治疗的种植体黏膜炎发展而来,因此早期识别炎症信号尤为关键。
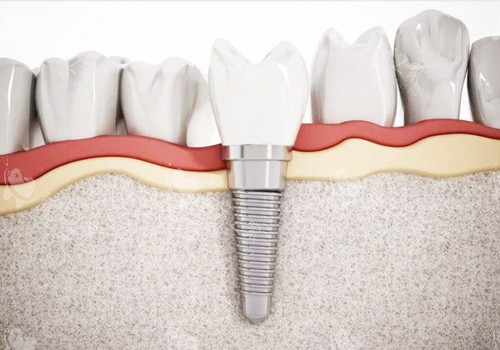
二、种植牙发炎的核心诱因:细菌主导,多因素共同作用
关键维度:致病菌、口腔卫生、种植体特性、全身与生活习惯
种植牙发炎的根本驱动力是细菌感染,口腔内特定致病菌在种植体周围繁殖,打破菌群平衡,进而引发炎症反应。
常见的致病菌包括牙龈卟啉单胞菌、福赛坦氏菌、齿垢密螺旋体、具核梭杆菌等,这些细菌通过牙龈沟侵入种植体周围软硬组织,直接或间接损伤局部组织。
口腔卫生不良是更主要的诱发因素,刷牙不完全、牙线使用不规范等行为,会导致牙菌斑在种植体表面积聚,而牙菌斑正是细菌滋生的温床。
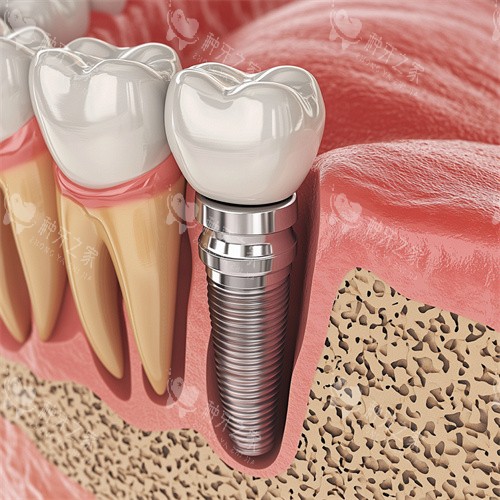
种植体本身的特性也深刻影响发炎概率,材质的生物相容性与抗腐蚀性是核心指标,优质种植体多采用四级纯钛或钛锆合金,能减少牙龈刺激,降低过敏与炎症风险。
劣质种植体可能使用低纯度钛或其他金属,易在唾液中释放有害物质,不仅引发牙龈红肿流脓,还可能导致过敏反应,加重炎症。
种植体的表面处理技术同样关键,采用喷砂酸蚀、羟基磷灰石涂层等工艺的产品,能形成粗糙微孔结构,促进牙槽骨细胞附着,加速骨结合,减少缝隙滋生细菌。
若种植体表面光滑无特殊处理,骨结合速度慢且不牢固,易出现种植体与骨壁贴合不佳的情况,导致食物残渣堆积,为炎症提供可乘之机。
全身健康与生活习惯对炎症发生影响显著,吸烟会同时破坏口腔菌群平衡与免疫系统功能,降低身体对感染的抵抗力,是种植体周围炎的重要危险因素。
糖尿病等全身性疾病会影响骨愈合速度与组织修复能力,即使血糖控制稳定,也会增加炎症发生概率,这类人群需在种牙前后进行更严格的健康管理。
此外,咬合创伤也是不可忽视的机械诱因,过重的咬合负载会导致种植体-骨结合界面产生骨微裂,进而引发牙槽骨吸收,间接诱发炎症。
种植体数量分布不合理、咬合习惯不健康等,都可能导致局部受力异常,加速炎症发展,这也是临床中部分患者种牙后发炎的重要原因。
三、种植牙发炎的典型信号:从早期预警到危险征兆
识别要点:从软组织反应到硬组织损伤的渐进式表现
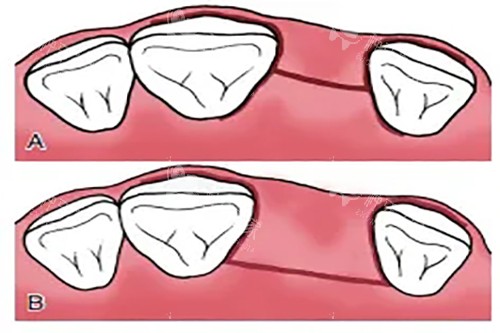
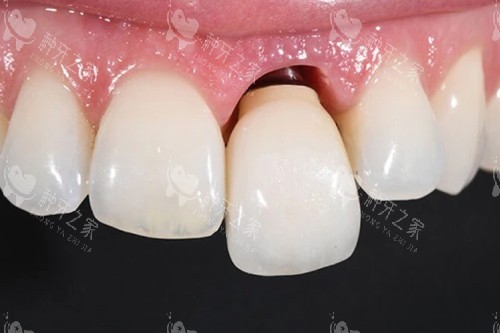
种植牙发炎的早期信号多体现在牙龈软组织上,健康的种植体周围牙龈应呈粉红色、质地坚韧,刷牙时不会出血。
若出现牙龈红肿、充血,轻微刺激(如刷牙、进食)即出血,甚至伴有溢脓现象,大概率是种植体黏膜炎的早期表现,需及时干预。
持续性的不适感也是重要预警,种植牙修复后应具备正常咀嚼功能,无疼痛或异物感,若出现咬合不适、局部隐痛甚至自发痛,往往预示组织已出现炎症反应。
临床诊断中,探诊深度是关键指标,健康种植体周围探诊深度一般不超过3mm,当这一数值超过5mm且伴有出血时,需高度警惕种植体周围炎的发生。
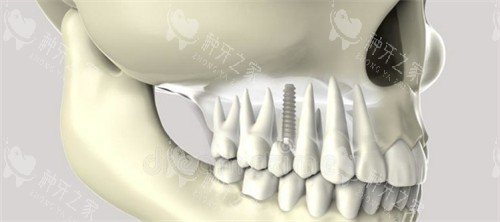
炎症进展到一定阶段会出现硬组织损伤信号,通过X光检查可发现种植体周围牙槽骨吸收,这是种植体周围炎的典型特征,也是不可逆损伤的标志。
种植体松动是更危险的征兆,正常情况下,种植体与牙槽骨形成骨结合后应稳固无晃动,若出现晃动、浮起感,说明下方支持骨已重度吸收,炎症已发展到后期。
需要注意的是,部分患者炎症早期可能无明显疼痛,仅表现为轻微牙龈发红或探诊出血,容易被忽视,待出现松动时往往已错过更佳治疗时机。
四、种植牙发炎的科学应对:分阶段治疗,阻断不可逆损伤
治疗逻辑:早期干预可逆炎症,控制晚期炎症进展
针对种植体黏膜炎这一可逆阶段,治疗核心是清除菌斑与细菌,改善牙龈健康状态,首要选择局部清洁与药物辅助。
医生会使用生理盐水或专科抗菌溶液对种植体周围进行冲洗,全都清除积聚的细菌与炎性物质,同时指导患者优化口腔清洁方式。
必要时会配合使用抗生素类药物,如阿莫西林、甲硝唑等控制感染,或用非甾体类降低炎症药(如布洛芬)减缓疼痛肿胀,避免炎症进一步扩散。
对于已发展为种植体周围炎的不可逆阶段,治疗目标是控制炎症进展,减缓骨吸收速度,保住种植体功能,需结合局部治疗与全身调理。
除了强化局部冲洗与抗菌治疗外,若存在咬合创伤,需及时调整咬合关系,减轻种植体承受的异常力量,避免骨微裂加重。
临床数据显示,规律复查可使种植体周围炎的早期检出率提升至85%,因此治疗后的定期监测尤为重要,能及时调整治疗方案。
若炎症重症,经上述治疗后骨组织仍持续破坏,种植体松动明显,可能需要拆除种植体,待炎症全部消除、骨组织改善后再考虑重新种植。
值得强调的是,种植体周围炎的治疗成效与干预时机密切相关,早期发现并治疗的病例,炎症控制成功概率显著高于晚期病例。
五、种植体选择与日常维护:从源头降低发炎风险
核心策略:选对种植体+双重维护,提升长期存活率
种植体的材质与工艺是预防发炎的基础,不同品牌种植体在生物相容性、表面处理技术上差异显著,直接影响炎症发生率。
进口种植体中,瑞典诺贝尔采用四级纯钛材质,表面经氧化钛喷砂酸蚀处理,骨结合速度快,10年成功概率超95%,发炎风险较低。
瑞士士卓曼主打钛锆合金材质,搭配SLActive亲水涂层,即使在潮湿口腔环境中也能快速吸引骨细胞附着,适合骨愈合较慢的人群。
韩国奥齿泰作为性价比之选,同样采用四级纯钛与RBM喷砂酸蚀技术,适合牙槽骨条件较好、预算中等的人群,临床发炎反馈较少。
国产品牌中,威高采用四级纯钛与喷砂酸蚀+羟基磷灰石涂层,通过欧盟CE认证,生物相容性稳定;百康特的钛合金材质经微弧氧化处理,不易引发牙龈刺激。
各品牌价格区间如下:
诺贝尔种植体:15000-25000元起
士卓曼种植体:12000-20000元起
奥齿泰种植体:8000-12000元起
威高种植体:5000-8000元起
百康特种植体:4000-7000元起
日常居家维护是预防发炎的头一道防线,《牙周病学杂志》研究证实,刷牙时将牙刷倾斜45度重点清洁种植体周围,能使菌斑指数降低52%,牙龈炎症发生率减少47%。
除了正确刷牙,还需配合牙线、冲牙器等工具清洁种植体与牙龈之间的缝隙,避免食物残渣残留,减少细菌滋生。
避免用种植牙啃咬硬物、开酒瓶等行为,这类动作会使种植体螺丝松动、上部结构损坏的发生率增加2.3倍,间接加速炎症与骨吸收。
专科定期维护是第二道关键防线,浙大口腔医院研究证实,坚持定期专科维护的患者,种植牙20年存活率比不复查者高32%。
规范维护的种植牙10年存留率可达95%以上,20年存留率维持在85%-90%,而维护不当者5年内失败概率可飙升至15%以上。
吸烟人群需注意,吸烟会同时影响口腔菌群平衡与免疫系统功能,是种植体周围炎的明确危险因素,戒烟或减少吸烟量能显著降低发炎风险。
糖尿病患者需严格控制血糖,血糖稳定能改善骨愈合能力与组织抵抗力,减少炎症发生概率,这也是种植体长期健康的重要确保。
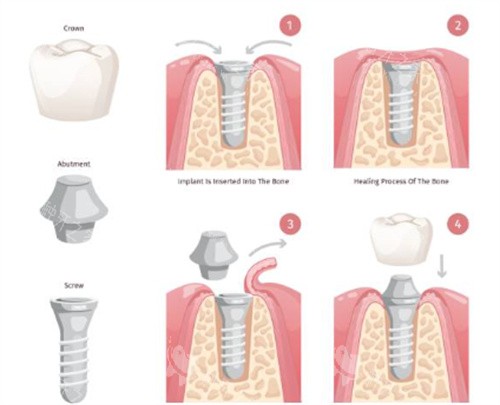
种植牙发炎是客观存在的风险,核心与细菌感染、种植体特性、口腔维护密切相关,分为可逆的黏膜炎与不可逆的周围炎两个阶段。早期识别牙龈红肿、探诊出血等信号,及时干预能有效控制炎症,而选对高生物相容性的种植体、坚持日常清洁与定期专科维护,能将发炎风险降低60%以上。把握“早期发现、科学治疗、源头预防”三大原则,才能实现种植牙长期健康使用,避免因炎症导致的种植体脱落损失。