七十岁老人装什么牙合适?老人缺牙修复方式大全
七十岁后,缺牙问题逐渐成为影响生活质量的关键因素。咀嚼困难导致营养摄入受限,发音不清影响社交自信,牙槽骨萎缩加速面部衰老……面对活动假牙、种植牙、固定桥等多种方案,如何选择既健康又有效的修复方式?本文结合临床病例与医学研究,为老年朋友梳理修复思路。
一、修复前必做的三重评估:健康、需求与预算
1. 健康状况:修复方案的“准入门槛”
口腔条件:
牙槽骨高度需≥8mm(种植牙要求)、牙龈无严峻萎缩(活动假牙适配关键)。若牙槽骨严峻吸收,需先骨增量手术。全身疾病:
未控制的糖尿病、骨质疏松、心脑血管疾病患者,种植牙感染风险增加30%-50%,需优先选择活动假牙或过渡性修复。用药情况:
长期服用抗凝药者,种植牙术后出血风险高,需提前与医生沟通调整用药的方案。
2. 修复需求:从“吃饱”到“吃好”的升级
基础需求:
只需改善咀嚼功能,活动假牙可满足需求,但需适应异物感与摘戴流程。进阶需求:
追求舒适度与美观性,固定桥或种植牙更优,但需评估邻牙健康状况。特殊需求:
全口无牙者,吸附性义齿或All-on-4种植可提供稳定支撑,避免假牙松动尴尬。
3. 经济预算:长期成本比短期价格更重要
活动假牙:
初期费用低(约500-3000元),但需每5年更换,长期成本可能超过种植牙。种植牙:
单颗费用约5000-20000元,但使用寿命超10年,年均成本可低至500元。固定桥:
费用适中(约2000-8000元/颗),但需磨损健康邻牙,可能引发继发龋。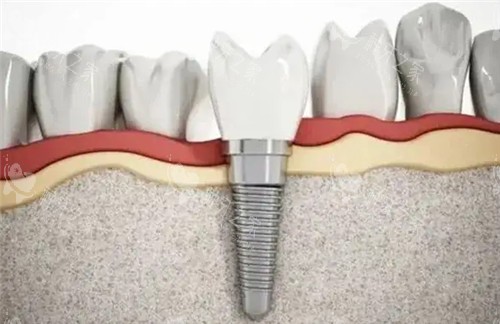
二、四大修复方式深度解析:优劣与适应症
1. 活动假牙:经典方案的“变”与“不变”
优势:
适用范围广,从单颗缺失到全口无牙均可修复;价格亲民,无需手术。局限:
异物感强,需适应期;咀嚼效率仅天然牙的30%-40%;长期使用可能加速牙槽骨吸收。适用人群:
牙槽骨条件差、全身健康状况不稳定或预算有限者。
2. 固定桥:以邻牙为代价的“精细修复”
优势:
无需摘戴,舒适度高;咀嚼效率接近天然牙;美观性优于活动假牙。局限:
需磨损健康邻牙,可能引发敏感或继发龋;若邻牙松动,需拆除重做。适用人群:
单颗或少数牙缺失,邻牙健康且牙周条件良好者。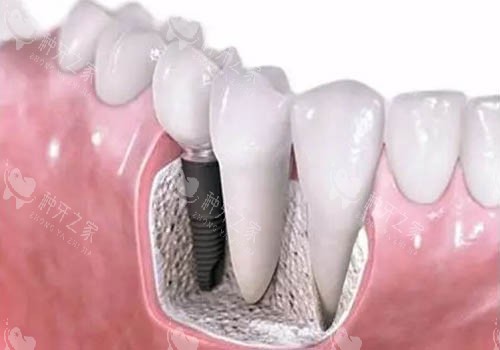
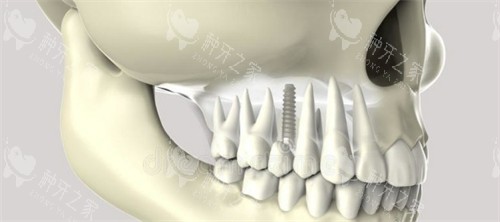
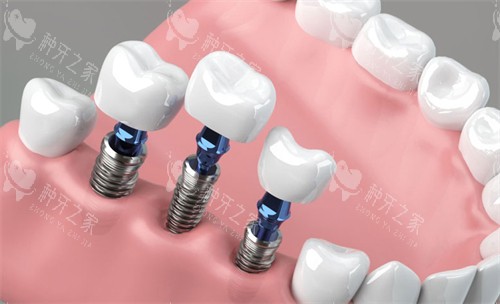
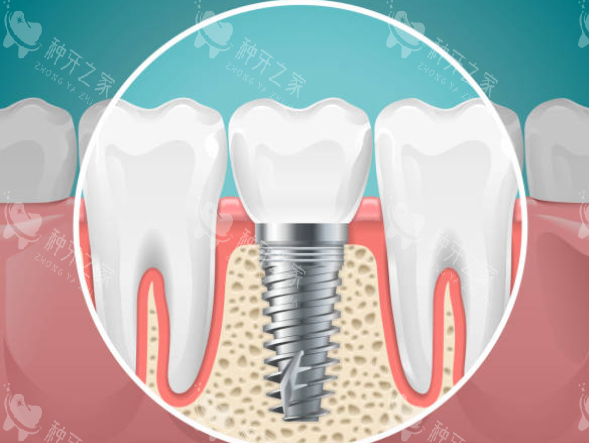
3. 种植牙:接近天然牙的“理想方案”
优势:
咀嚼效率超90%,无需磨损邻牙;骨结合后稳定性高,延缓牙槽骨吸收。局限:
对全身健康要求高,手术周期长(3-6个月),初期费用高。适用人群:
牙槽骨条件良好、全身健康可控,追求长期生活质量者。
4. 吸附性义齿:全口无牙的“稳定之选”
优势:
通过负压吸附固定,稳定性优于传统活动假牙;无需手术,即刻佩戴。局限:
对牙槽骨形态要求高,需定制取模;价格高于普通活动假牙。适用人群:
全口无牙、牙槽骨条件一般或拒绝种植手术者。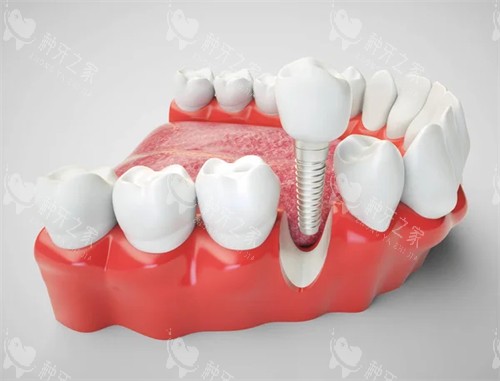
三、特殊情况应对方案:量身定制修复策略
1. 全口无牙:如何平衡稳定与舒适?
方案一:All-on-4种植
通过4颗种植体支撑全口义齿,手术创伤小,即刻负重,但需牙槽骨有一定宽度。方案二:吸附性义齿
利用口腔黏膜吸附力固定,适合牙槽骨严峻吸收或全身健康不稳定者。
2. 牙槽骨条件差:能否种植?
技术升级:
采用超短种植体(如5mm长度)、骨挤压技术或上颌窦提升术,可突破骨量限制。替代方案:
若种植风险高,可选择过渡性活动假牙,待骨量稳定后再行种植。
3. 慢性病患者:如何降低风险?
糖尿病:
血糖控制稳定(HbA1c<7%)后再行种植,术后加强抗感染治疗。骨质疏松:
优先选择表面处理技术优异的种植体(如亲水表面),促进骨结合。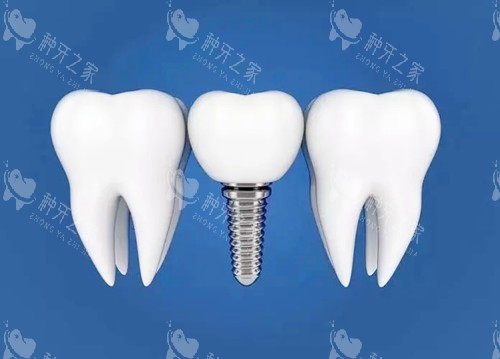
四、决策指南:三步找到适合的方案
1. 头一步:多样化体检,明确“能不能做”
重点检查项目:血常规、凝血功能、血糖、血压、牙槽骨CT。
禁忌症筛查:近期心梗/脑梗病史、未控制的血病等。
2. 第二步:需求匹配,确定“该不该做”
列出修复优先级:咀嚼功能>美观性>舒适度>长期成本。
询问医生:根据检查结果,获取2-3种可行性方案。
3. 第三步:预算规划,选择“怎么做”
高预算:优先种植牙或吸附性义齿,追求长期生活质量。
中等预算:固定桥或改良型活动假牙(如精密附着体)。
有限预算:传统活动假牙,搭配定期维护。
结语:修复缺牙,更是修复晚年生活的质量
七十岁后的缺牙修复,是健康投资,更是生活品质的升级。活动假牙的便捷、种植牙的稳定、固定桥的精细……没有肯定更优解,只有基于自身条件的科学选择。建议老年朋友在决策前完成完善评估,与医生充分沟通,让每一颗牙齿都成为晚年幸福的坚实支撑。记住:修复缺牙,何时开始都不晚,但越早行动,受益越多。