三颗牙掉了需种植几颗?位置/骨量/预算不同方案有差
当三颗牙齿接连脱落,很多人下意识觉得“缺三就得种三颗”,但走进诊室后,医生给出的方案可能大不相同——有人需要植入三颗独立种植体,有人却只需种两颗就能好转全口功能。这并非数学题,而是与缺失位置、牙槽骨条件、咬合力学精密相关的个性化设计。理解背后的逻辑,能帮助你在修复路上少走弯路,用更科学的方式重获咀嚼自信。
一、连续缺牙:两颗种植体撑起“三连冠”的智慧
位置决定效率
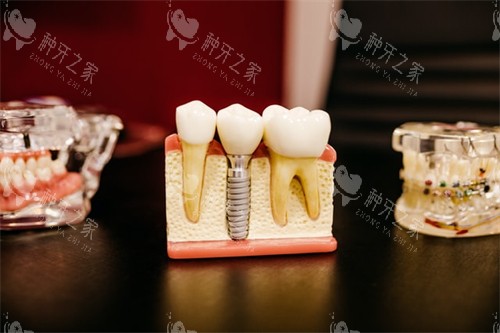
若三颗缺失牙集中在同一区域(如前牙区或后磨牙区),医生常采用“种植桥”方案:在缺口两端各植入一颗种植体作为“桥墩”,中间悬挂一颗假牙,形成三牙连冠。这种设计通过分散咬合力,用两颗种植体实现三颗牙的功能重建,既减少手术创伤,也降低费用。
骨量的关键作用
能否采用搭桥方案,取决于牙槽骨的高度与密度。后牙区因咀嚼压力大,需确保种植体能深扎入骨质;若中间位点的骨量重度萎缩(如长期缺牙导致骨流失),则需追加植骨术或改为三颗独立种植体。
二、分散缺失:“缺一种一”的精细布局
独立支撑的必要性
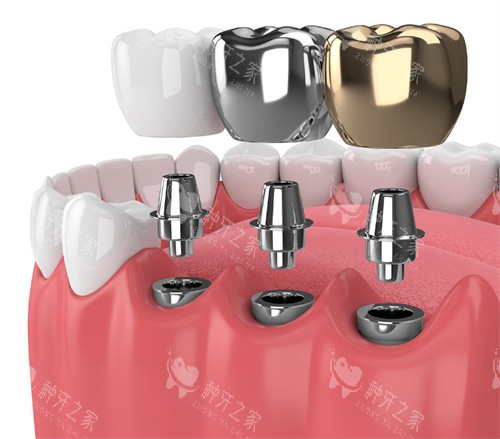
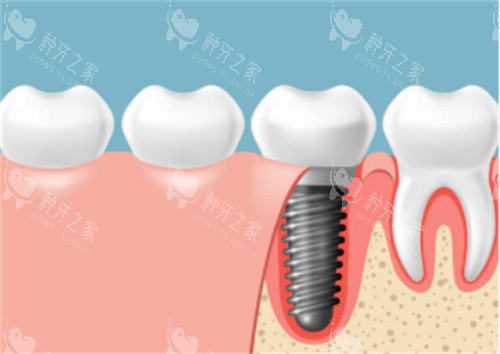
当三颗牙散落在口腔不同象限(例如左下一颗、右上一颗、门牙一颗),必须“缺一种一”。因为非连续缺牙间缺乏力学联动,强行搭桥会导致种植体倾斜受力,加速骨吸收甚至松动。独立种植虽成本较高,但更符合天然牙的生物力学规律。
特殊区域的灵活调整
下前牙区牙槽骨窄如刀刃,若连续缺三颗,可能需要植入两颗种植体支撑三连冠——这是因该区域咬合力较小,过度种植反而损伤骨血供。但若缺牙区含尖牙(承担撕裂食物的关键功能),则需单独加固。
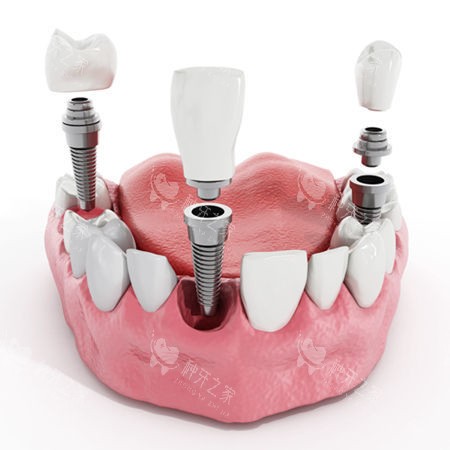
三、影响种植数量的四大核心因素
骨条件说话
薄如纸片的牙槽骨(常见于上颌后牙区)需先植骨才能承载种植体。若患者拒绝植骨,医生可能压缩种植体数量,改为活动义齿或短桥修复。
咬合平衡法则
修复需改善双侧均衡受力。若单侧密集种三颗,可能导致对侧天然牙过度磨损。此时分散植入或结合天然牙搭桥更合理。
长期卫生维护
三连冠的桥体下方易囤积食物残渣,需患者严格使用牙缝刷清洁。若患者有牙周病史或清洁能力受限,独立单冠更利于长久维护。
全身健康联动
糖尿病、骨质疏松患者需控制病情后再种植。此类人群可能减少种植体数量,搭配活动义齿降低手术风险。
四、从检查到戴冠:个性化方案的诞生
三维扫描定乾坤
医生通过口腔CBCT扫描分析骨密度、神经管位置,结合口内取模设计种植位点。连续缺牙时,若测得中间位点骨宽度<5mm,通常放弃此处种植,改为搭桥。
手术导板的精细护航
对于多颗种植,计算机辅助制作的手术导板能确保植入角度误差<1°,避免损伤邻牙根管或神经。尤其搭桥方案中,两颗种植体的平行度直接决定冠修复能否就位。
渐进式负重保护骨结合
骨质疏松患者需延长愈合期至6个月。期间佩戴临时义齿过渡,待种植体与骨完全融合(叩诊声清脆、无晃动)再戴长久牙冠,防止早期受力失败。
三颗牙缺失的背后,是“种两颗还是三颗”的个体化命题。连续性与分散性决定了力学设计,骨量与全身状态制约着实施路径,而医生的巧思正在于平衡功能、成本与长久性。与其纠结数字,不如借力专科检查与智能化方案设计,让每颗植入体都扎根于可靠的数据之上——毕竟牙齿重建的本质,是用科学丈量健康,用理性播种微笑。