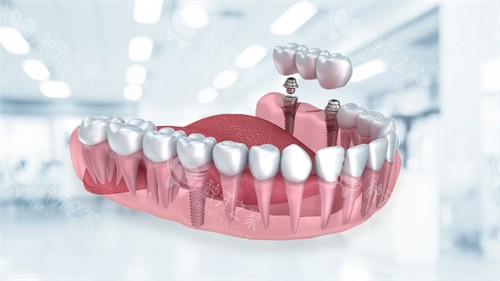
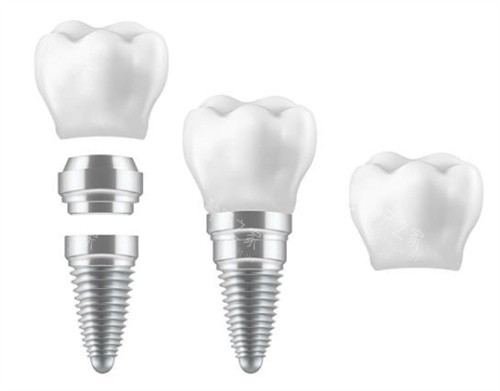
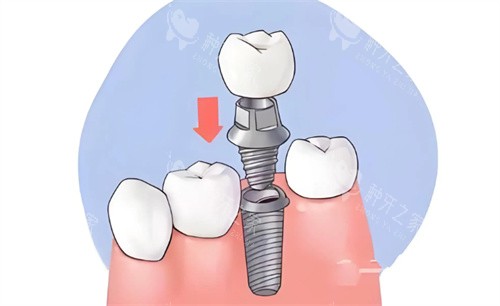
解答问题:种满口牙需要打多少钉子?6颗还是16颗?
缺牙人士在选择全口种植时,比较常纠结的问题莫过于“要打多少颗钉子”。有人说8颗足够,也有人被建议种16颗,价格更是从几万到十几万不等。这背后究竟是技术差异还是口腔状况影响?本文将结合临床实例与不同方案特点,为你理清思路。

一、钉子数量没有标准答案,核心看这两大因素
牙槽骨条件决定基础数量。
牙槽骨如同种植体的地基,骨量充足者单颌可种4-6颗,骨萎缩症状重者可能需增加到6-8颗才能分散咬合力。例如有位68岁老人因骨质疏松,上颌打了8颗钉子才完成半固定修复;而一位50岁骨量较好的患者,仅用6颗钉子就支撑了全口牙冠。
技术方案直接影响种植密度。
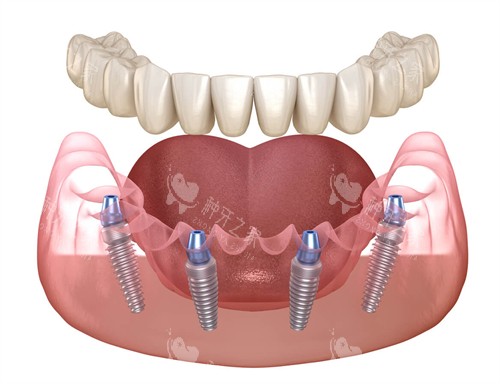
传统半固定种植通常单颌4-6颗,总需8-12颗;而All-on-4这类即刻负重技术通过斜向植入力学设计,能用10-12颗钉子完成全口修复。曾有实例显示:一位患者原需14颗钉子,改用All-on-6后减少到12颗,节省费用近3万元。
二、钉子越多越好?三大误区可能让你多花冤枉钱
误区1:钉子数量与使用寿命成正比。
实际上,过度密集的种植体可能引发骨吸收。某机构曾接诊一位患者,盲目要求下颌种8颗钉子,两年后出现种植体周围炎,更终被迫取出2颗重新修复。
误区2:年轻必须多打钉子“一步到位”。
年轻人骨代谢活跃,反而适合先采用6-8颗的过渡方案,待骨改建稳定后再调整。一位35岁患者因车祸缺牙,初期用8颗钉子完成修复,5年后骨重建良好,仅补充2颗便升级为固定牙桥。
误区3:低价套餐钉子少=偷工减料。
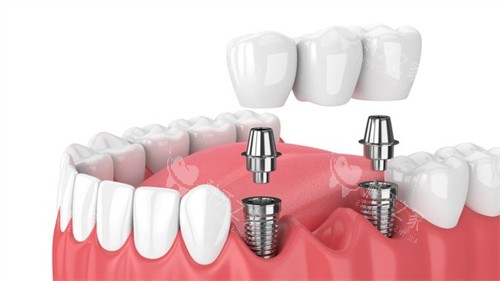
部分低价方案确实存在以次充好,但正规机构的3-6颗覆盖义齿方案,通过合理力学设计也能满足基本咀嚼需求。重点在于术前CT评估咬合受力点,而非单纯追求数量。
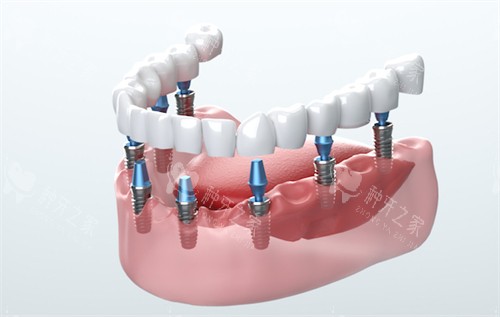
三、如何找到适合自己的钉子数量?四步决策法
头一步:三维CT扫描评估骨量。
通过影像分析骨高度、密度及神经管位置,例如上颌窦底提升术可增加4mm骨量,减少2颗钉子需求。
第二步:明确功能需求分级。
• 基础级(修复60%咀嚼):6-8颗半固定
• 进阶版(修复80%咀嚼):10-12颗固定修复
• 精细级(啃苹果/坚果):14-16颗全咬合支持
第三步:动态预算管理。
将总预算的30%留作骨增量等预备费用。例如10万预算中,3万用于植骨粉、7万用于种植体,比直接种12颗更科学。
第四步:分阶段实施策略。
对于复杂病例可采用“先下颌后上颌”的多期种植,既能缓解经济压力,又能观察初期结果。一位患者先花4万种下颌6颗,半年后再种上颌8颗,比一次性方案节省1.2万。
四、价格差异的深层逻辑:材质与服务的隐藏成本
种植体品牌溢价分析。
韩国登腾单颗成本约3000元,而瑞士ITI则达8000元。但高端品牌的5年故障率仅2%,显著低于中端品牌的8%。
智能化方案的价值体现。
采用3D导板种植的机构收费高出30%,但能将手术时间从3小时缩短至1.5小时,精度误差小于0.1mm。某患者因糖尿病愈合慢,选择该方案后感染风险降低70%。
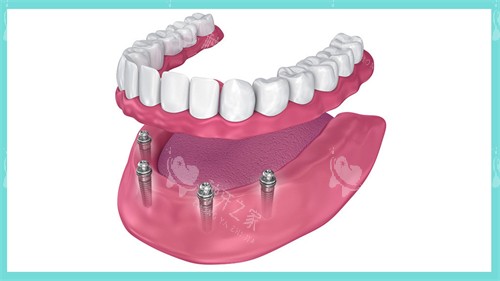
五、术后维护比钉子数量更重要
咬合习惯的适应性训练。
种植后前3个月要避免单侧咀嚼,有位患者因长期用左侧啃骨头,导致右侧4颗钉子松动,额外花费1.5万修复。
清洁工具的选择技巧。
冲牙器水流压力建议低于90psi,种植体邻面刷直径需小于0.8mm。某研究显示:正确使用牙线可使种植体10年存活率提升至98%。
种满口牙绝非简单的“数钉子”,而是结合骨条件、功能需求、预算管理的系统工程。从6颗的基础修复到16颗的精细重建,关键在于找到平衡点:既能满足日常使用,又不造成过度医疗。建议缺牙者携带近期CT片,到具有专科资质的机构进行生物力学评估,制定个性化方案。